От каких гепатитов вылечиться можно, а от каких — нельзя
Гепатит — вирусное поражение печени, которое приводит к разрушению гепатоцитов. Такой диагноз является общим названием для острых и хронических болезней печени вирусного происхождения. Дисфункция жизненно важного органа приводит к затруднению процессов детоксикации, обменным нарушениям, замедлению синтеза незаменимых веществ: холестерин, аминокислоты. Некоторые виды вирусных гепатитов успешно поддаются терапии, другие — можно ввести в стойкую ремиссию и снизить риск развития осложнений. Врачи дают такой ответ на вопрос, лечится ли гепатит С: все зависит от вида вируса и степени прогрессирования болезни.
Вид генотипа определяется семейством вируса, которое вызывает воспалительный процесс в печени. В современных протоколах терапии используют противовирусные препараты с прямым противовирусным действием. Их подбирает врач, учитывая результаты развернутого обследования при помощи лабораторных и инструментальных методов тестирования.
Всем клиентам сайта консультация гепатолога бесплатно
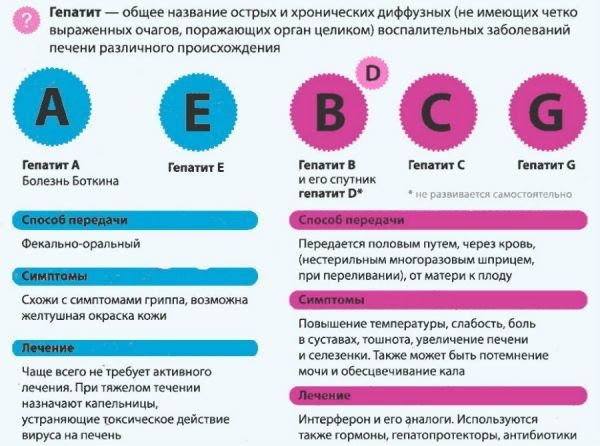
Вирусы гепатитов
Вирусные частицы — это не живые микроорганизмы, которые переносят информацию в виде отрывков РНК. Чаще всего встречаются такие виды вирусных гепатитов: A, B, C. Наиболее опасен гепатит С, поскольку длительное время протекает бессимптомно. Пациент может не подозревать о том, что болен и переносит инфекцию. Методы лечения различных типов гепатитом отличаются. Схему терапии может подобрать врач индивидуально для каждого пациента. Наиболее благоприятны прогнозы для пациентов, которые вовремя приступают к лечению и соблюдают все рекомендации гепатолога-инфекциониста.
Гепатит А
Гепатит А — вирусное поражение печени, основной путь передачи — фекально-оральный. Его также называют “болезнь грязных рук и немытой еды”, “болезнью Боткина”. Один из наиболее благоприятных видов гепатита. Отличается доброкачественным течением. Хронизация патологического процесса наблюдается редко. После перенесенного нарушения формируется стойкий, пожизненный иммунитет. Продолжительное отсутствие качественной противовирусной терапии приводит к отмиранию клеток печени.
Гепатит А передается при:
- близком взаимодействии с человеком-носителем вирусной инфекции;
- употреблении некачественно очищенной еды, без должной термической обработки;
- совместном использовании столовых приборов, вместе с носителем вируса: вилки, ножи;
- некачественном очищении рук.
Продолжительность инкубационного периода — 30-45 дней. Симптомы сохраняются на протяжении 1-4 недель. Болезнь сопровождается такой клинической картиной:
- пожелтением кожных покровов, склер глаз, слизистых оболочек;
- значительным повышением температуры тела;
- тошнотой, рвотой;
- снижением работоспособности;
- болью в животе;
- слабостью, повышенной утомляемостью.
У пациентов с тяжелым течением отмечается высокий риск острой печеночной недостаточности. Для подтверждения диагноза пациента обследуют: биохимические показатели крови, иммуноферментный анализ, ПЦР диагностика, антитела к вирусу, определение протромбинового индекса, УЗИ печени.
Гепатит В
Гепатит В — вирусное заболевание печени, для которого характерно острое или хроническое течение. Возбудителем являются гепаднавирусы, которые устойчивы к внешнему воздействию окружающей среды и могут длительное время находиться за пределами организма человека-носителя. Чтобы инактивировать вирус, на него длительно воздействуют высокими температурами.
Гепатит В передается при непосредственном контакте здоровой и зараженной крови. Также передается через другие биологические жидкости при:
- получении ранений;
- взаимодействии со слюной/мочой зараженного человека;
- незащищенном половом контакте с носителем вируса;
- укусе животного;
- медицинском/немедицинском парентеральном вмешательстве: посещение клиники, стоматологического кабинета, студии красоты, тату салона;
- вливании инъекционных наркотических веществ при помощи общих шприцев;
- вирус может передаться от матери к ребенку, через плаценту.
После того как вирус попадает в общий кровоток, он проникает к клеткам печени, где начинается их постепенная деструкция. В ответ на вирусное воздействие активизируется иммунитет, образуются клетки-киллеры, которые воздействуют непосредственно на вирус, не затрагивая здоровые клетки органа.
Гепатит С
Гепатит С — наиболее неблагоприятный из всех гепатитов из-за сложностей со своевременной диагностикой и терапией. Ранее относился к неизлечимым заболеваниям. В 70% случаев наблюдается хронизация патологического процесса. Распространение — повсеместное, с многочисленными штаммами, генотипами. Качество жизни с гепатитом С снижается.
Возможные пути передачи вирусного гепатита С:
- переливание зараженной крови;
- посещении непроверенных салонов красоты, медицинских учреждений, где выполняют потенциально травмоопасные процедуры, которые грозят нарушением целостности кожи;
- половой контакт с носителем вируса;
- передача от матери к ребенку фиксируется редко.
Гепатит С отличается продолжительным инкубационным периодом — до полугода. Клинические проявления отсутствует длительное время. Проявляющиеся симптомы — неспецифичны и зачастую остаются без внимания. Возможна слабость, повышенная утомляемость, эпизодические нарушения пищеварения, незначительное психоэмоциональные расстройства. По мере того как вирусная нагрузка возрастает, возникает боль и тяжесть в правом подреберье, обесцвечиваются каловые массы. Нарушается сон, снижается работоспособность. Пациенты склонны к депрессии из-за значительного ухудшения качества жизни.
Манифестация вируса проявляется высокой температурой, болью и ломотой в суставах, головной болью, сонливостью, нарушением аппетита. Желтушный синдром, который характерен для других видов гепатита, у большинства пациентов не проявляется. Возможны колебания массы тела: от повышение до истощения пациента. Это связано с нарушением обменных процессов, липидного обмена, а также всасывания эссенциальных веществ из пищи. У пациентов с ВГС часто наблюдаются дефицитные состояния, сухость истончение, растрескивание кожных покровов.
Как лечиться от гепатитов А, В и С?
Если обнаружен гепатит, то рекомендовано избегать самолечения и обратиться за консультацией к врачу-гепатологу. Схему терапии подбирают индивидуально, опираясь на результаты тестирования, возраст, пол, особенности организма, анамнез, перенесенные ранее вирусные патологии, реакцию на ранее проведенное антивирусное лечение. В общую схему терапии включены лекарственные препараты, соблюдение диеты и питьевого режима, а также режим труда и отдыха, качественный сон, коррекция образа жизни. Важно воздерживаться от вредных привычек.
Диета при гепатите С направлена на снижение нагрузки на гепатоциты. Придерживаются таких рекомендаций:
- исключают жирную, тяжелую пищу, полуфабрикаты, консервы, тугоплавкие жиры;
- вводят большой объем клетчатки для профилактики запоров и поддержки здоровой микрофлоры и иммунной системы;
- соблюдают питьевой режим;
- обогащают рацион источниками полиненасыщенных жирных кислот: рыба, авокадо, ферментированные орехи;
- питаются дробно, не допуская перееданий;
- вводят в ежедневное меню продукты-помощники для печени: тыкву, оливковое масло, молочные продукты, свеклу, чеснок, грецкие орехи, овес.
При ухудшении психологического состояния рекомендовано проконсультироваться с психотерапевтом, использовать седативные препараты на растительной основе, магний. Абсолютным всем людям с любой разновидностью гепатита противопоказаны спиртные напитки. Алкоголь снижает эффективность лечения, увеличивает токсическую нагрузку на орган, ухудшает прогноз.
Гепатит А
Лечение гепатит А — амбулаторное, госпитализация показана только тяжелым пациентам. Выраженная интоксикация — показание для соблюдения таких рекомендаций:
- постельного режима;
- инфузионного введения водно-солевых растворов;
- приема витаминно-минеральных комплексов и других групп препаратов, которые рекомендовал врач;
- в схему терапии включены пробиотики, препараты на основе лактулозы, спазмолитики.
После восстановления нормального состояния здоровья, пациент наблюдается у гастроэнтеролога и терапевта в течение 6 месяцев. В восстановительный период принимают гепатопротекторы, витаминные комплексы, препараты для восстановления функционального состояния органов ЖКТ. Нельзя допускать запоров, для этого используют Лактулозу, клетчатку. Также рекомендован яблочный пектин, шелуха подорожника.
Гепатит В
В основе схемы терапии гепатита В — противовирусные вещества. Пациентам рекомендовано использовать Интерферон, Лактулозу, дезинтоксикационные вещества в форме парентеральных растворов. Дополнительно корректируют баланс минеральных веществ, принимают спазмолитики.
При тяжелом течении гепатита В проводят интенсивную терапию. Повторное обострение вируса требует соблюдения постельного режима, диеты, употребления большого количества жидкости, чтобы избежать обезвоживания.
Гепатит С
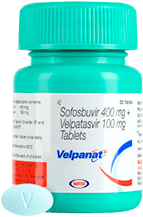
Гепатит С лечится. В 2012 году был разработан первый представитель противовирусных препаратов с прямым противовирусным действием (ПППД) — софосбувир. Это сделало настоящий прорыв в медицинской науке и дало возможность для исцеления сотням тысяч людей от вирусного гепатита С. ПППД — базовый компонент новых антивирусных протоколов лечения. В моно лечении не используется, его обязательно дополняют другими антивирусными компонентами.
В схемах терапии используют комбинированные лекарства на основе таких составляющих:
- софосбувир+даклатасвир — рекомендуют пациентам с 1-5 генотипами ВГС;
- софосбувир+велпатасвир — лечение острого и хронического гепатита С, универсальное сочетание, которое назначают при всех 6 генотипах, предварительно исключив гепатит В;
- софосбувир+ледипасвир — для пациентов с 1, 4 генотипами, которые обычно сложно поддаются терапии и быстро переходят в хроническую форму.
Современные антивирусные препараты ПППД не требуют длительного применения и хорошо переносятся. Пациенты полностью выздоравливают в течение 3-6 месяцев. Важное правило: лекарство нужно принимать ежедневно, регулярно, без пропусков. Нельзя сочетать со зверобоем, определенными видами антибиотиков, противосудорожных препаратов. Более подробные рекомендации изложены в инструкции.
Можно ли победить гепатит?
При своевременном лечении есть шансы улучшить качество жизни, снизить вирусную нагрузку. Гепатиты А и С можно вылечить полностью, гепатит В — ввести в стойкую ремиссию. Пациенты, которые перенесли такое заболевание, имеют шансы прожить такую же качественную, продолжительную жизнь, как и другие категории людей. Рекомендовано находиться под наблюдением врача, регулярно проходить профилактический осмотр. Важно соблюдать меры профилактики, чтобы избежать повторного инфицирования.
Своевременная терапия гепатита улучшает физическое и психологическое самочувствие. Пациенты возвращаются к привычному образу жизни, восстанавливают трудоспособность. Снижается риск развития опасных, жизнеугрожающих состояний: внутренних кровотечений, портальной гипертензии, цирроза, гепатоцеллюлярной карциномы.